
- 赖红昌教授
- 上海九院口腔种植科主任
- 口腔种植支持固定修复
- 口腔种植支持活动修复等
上海九院种植牙口腔颅颌面种植科主任,教授、主任医师、博士生导师。现任中华口腔医学会口腔种植专业委员会主任委员,国际口腔种植协会专家委员会委员...[详细]
研究成果
种植体周围炎抗感染手术治疗后的种植体周支持治疗:5年留存和成功
更新时间:2019-06-26 11:26
种植体周围炎抗感染手术治疗后的种植体周支持治疗:5年留存和成功
Supportive peri-implant therapy following anti-infectivesurgical peri-implantitis treatment: 5-year survival andsuccess
钱姝娇 译;王刃 审校
摘要
目的 : 评估牙齿种植患者种植体周围炎手术治疗后行种植体周围支持治疗(supportiveperi-implant therapy,SPIT)的临床效果。
材料与方法 : 24名局部牙列缺损患者口内的36颗种植体被诊断为种植体周围炎,予以抗感染手术治疗和常规支持性治疗。 SPIT包括采用钛或碳纤维刮治器或超声器械去除治疗后种植体的龈上及龈下生物膜。同时,对于口内其余种植体/天然牙进行专业的预防(结石/生物膜去除),并强化口腔卫生。分别在1年、 3年和5年进行临床和影像学测量。成功的治疗结果被定义为种植体留存于口内并且没有出现种植体周围探诊深度(PD)≥5 mm和探诊出血/溢脓,并且没有进行性种植体周围骨吸收。
结果 : 牙齿种植患者治疗后12个月,接受治疗的种植体的留存率为100%, 79%的牙齿种植患者(24名患者中的19名)获得了符合成功标准的治疗结果。 3年, 75%的牙齿种植患者(24名中的18名)获得成功的治疗结果, 2名牙齿种植患者(8%)失去随访(lost to follow-up, LTF),然而8%的牙齿种植患者出现种植体脱落, 2名牙齿种植患者再次发生种植体周围炎。从3年到5年间,另有两名牙齿种植患者失访(LTF),两名牙齿种植患者各脱落一颗种植体。因而, 5年随访,63%的牙齿种植患者(24名中的15名)获得成功的治疗效果。 42%的种植体(N=15)获得了完全的种植体周围炎愈合,也即所有位点均未出现探诊出血。
结论 : 在常规支持性治疗5年内,大多数牙齿种植患者的种植体通过手术治疗所获得的种植体周围状况得以维持。部分牙齿种植患者出现种植体周围炎的再发,另有牙齿种植部分患者在5年内发生种植体脱落。
近期的文献中,牙齿种植患者种植体周围炎治疗的效率是讨论的热门话题。病例报告和对照研究记载了众多各异的非手术和手术治疗方式(Heitz-Mayfield & Mombelli 2014)。一些治疗方式关注于种植体周围感染/炎症的缓解,另一部分则以获得种植体周围骨缺损的再生为目的。然而,很少有研究对于种植体周围炎治疗后的长期效果进行报道。同时,也尚无足够的文献记录种植体周围炎治疗后支持性治疗的细节。
支持性牙周治疗对于牙周治疗长期成功的作用已经有明确记载。牙齿种植患者在接受规律的支持治疗并保持足够的菌斑控制(全口菌斑指数FMPS<25%)的条件下,通过非手术、手术和再生治疗所获得的临床附着水平可以维持10年或以上的稳定(Hirschfeld & Wasserman 1978;Axelsson & Lindhe 1981; Lindhe &Nyman 1984; Axelsson et al. 2004)。
尽管有理由推断种植体周围获得健康状况后也能保持类似的稳定性,目前尚没有研究报道种植体周围炎治疗后SPIT的有效性(Serino etal. 2015)。因此,本前瞻性临床研究的目的是评估牙齿种植患者种植体周围炎在通过抗感染的手术治疗后,接受常规种植体周围支持治疗(SPIT)的5年效果。
材料与方法
本前瞻性研究所纳入的病人均在以下之一的治疗中心接受种植体周围炎治疗(牙周专科诊所,西澳 ;伯尔尼大学,瑞士 ;日内瓦大学,瑞士),且治疗由经验丰富的牙周专科医师完成。种植体周围炎的具体治疗流程已由先前一则报道其12个月的临床和影像学治疗结果的文献中描述(Heitz-Mayfeld et al. 2012)。
简而言之, 24名局部牙列缺损患者口内分别存在一颗或以上种植体被诊断为种植体周围炎(定义为边缘骨吸收≥2 mm,探诊深度PD≥5 mm并具有探诊出血和/或溢脓),对其予以抗感染手术治疗。种植体周围炎手术治疗前,牙齿种植患者按要求接受了常规的牙周治疗。手术治疗前4周,诊断为周围炎的种植体接受了非手术清创治疗。在手术治疗前,所有牙齿种植患者均具有良好的口腔卫生,全口菌斑指数(FMPS)<25%,全口出血指数(FMBS)<25%同时PD≥5 mm的牙周位点<25%。
手术治疗方式结合了翻瓣清创术和种植体表面去污,同时辅助使用了全身性药物阿莫西林(500 mg)和甲硝唑(400 mg),一天三次达7天。术后的护理包括氯己定漱口(每天两次,每次10 ml)4周,并在最初12个月进行每3-6月一次的专业菌斑去除。
12个月的治疗结果显示种植体留存率达100%,种植体探诊深度、探诊出血和溢脓出现显著的降低,并且具有统计学意义(Heitz-Mayfeld et al. 2012)。
种植体周支持治疗
5年期间,牙齿种植患者于各自的治疗中心每6月接受随访检查和SPIT(牙周专科诊所,西澳(15名患者) ;瑞士日内瓦大学(4名患者) ;瑞士伯尔尼大学(5名患者))。每次支持性治疗包含以下步骤 :
1.既往史更新。
2.吸烟状况更新及必要的劝戒意见。
3.采用钛刮治器(HuFriedy", Chicago, IL, USA)或碳纤维刮治器(KerrHawe", SA, Bioggio, Ti, Switzerland)和/或带塑料头的超声器械(Cavitron",Dentsply, York, PA, USA)去除种植体的龈上和龈下生物菌斑。
4.对其余种植体和所有余留天然牙进行专业的预防治疗(即去除出现的牙石/生物膜)。
5.个性化口腔卫生宣教。
临床测量
种植体周围炎手术治疗后的1、 3和5年分别在种植体的四个位点(近中,颊侧,远中,腭侧)进行以下临床测量。
1.种植体周探诊深度(mm)
2.种植体周粘膜退缩(mm)
3.出现/未出现菌斑
4.出现/未出现探诊出血(BoP)
5.出现/未出现探诊溢脓
另外,记录全口菌斑指数(FMPS)和全口出血指数(FMBS)。同时记录1、 3和5年再评估时探诊深度≥5mm的天然牙周袋和种植体周围袋数目。
由进行支持性种植体周围治疗的同一医生,采用人工探针并施加轻力(大约0.3N)完成探诊测量。所有医生均为经验丰富的牙周专科医师。
影像学评估
手术治疗1、 3和5年后进行根尖片检查。采用Rinn 传感器持片器(Dentsply Interna- tional, NZ)和长遮线筒平行投照的方式校正投射图像。同时标准化每次就诊的曝光时间。以固定标记点为参照(如 :种植体螺纹/种植体肩台水平)计算种植体周围近远中骨水平,并与种植体周围炎手术治疗之前影像学数据比较。在每个时间点上,评价结果被判定为A)边缘骨水平没有变化, B)骨吸收, C)骨水平增加。以0.6 mm的阈值(对应于Nobel Biocare?种植体螺纹间距)为测量变化的标准。
本研究通过西澳大学人体研究伦理办公室的伦理学批准。
数据分析
描述性统计
在种植体(N=36)和患者(N=24)水平分别进行分析。对于牙齿种植患者水平分析,若同一患者口内存在多枚种植体,则选择基线探诊深度最大的种植体进行统计分析。
连续变量以平均值±标准差(SD)的方式来表示。采用Wilcoxon秩和检验来分析以下变量在12个月和5年的差别 : FMBS, FMPS,平均种植体周围唇/颊侧粘膜退缩,平均PD和种植体探诊出血/溢脓的位点%。
留存和成功
在个体和种植体水平分别计算治疗后1、 3和5年的留存率和成功率,并将失访数量计算在内。
成功被定义为 :
1. 种植体留存
2. 未出现PD≥5 mm并伴有探诊出血和/或溢脓的位点
3. 未出现进展性种植体周围骨吸收
单变量分析
采用单变量分析筛查自变量以确定可能影响因变量的因素,因变量定义为5年的治疗结果(成功【0】 vs未成功【1】 )(P值<0.15)。 计算出自变量的比值比和95%可信区间。
多元logistic回归分析
对包含单变量分析所得自变量在内的变量进行多元logistic回归,采用逐步前进和后退回归分析法以P值<0.15进行回归。因变量定为(成功【0】vs 未成功【1】)。
以P值<0.05为显著性水平。采用统计软件SPSS, Statistics 21, IBM, New York, NY, USA完成所有的分析。
结果
基线:种植体周围炎手术治疗后12个月
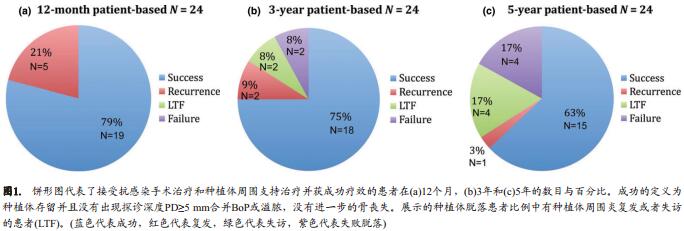
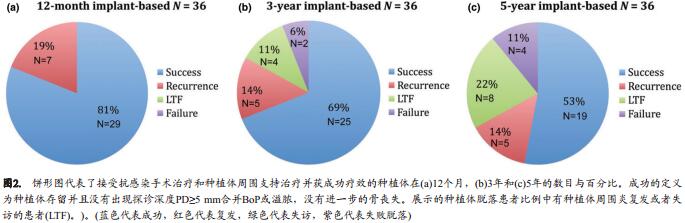
所有接受抗感染手术治疗的24名牙齿种植患者完成了12个月的再评估,并以此作为本次研究的基线水平。临床检查显示36颗接受治疗的种植体获得100%的留存率。治疗后的12个月, 79%(N=19)的牙齿种植患者获得了成功的治疗结果(如前定义),然而21%(N=5)的患者出现病情的持续或反复,也即探诊深度≥5 mm并且有探诊出血或溢脓和/或进展性骨吸收(图.1a)。图.2a显示了种植体水平的数据。
3年再评估
手术治疗后3年, 22名牙齿种植患者(32颗种植体)完成再评估检查。 2名牙齿种植患者(4颗种植体)因为搬家而失访(LTF; 图1b和2b)。
3年时, 75%的牙齿种植患者(图.1b)和69%的种植体(图.2b)获得成功的治疗结果而没有种植体周围炎的复发(即未出现PD≥5 mm和探诊出血/溢脓,以及额外的骨吸收)。
4名牙齿种植患者(17%)被诊断为复发性种植体周围炎 : 2名牙齿种植患者各有一颗种植体被拔除,因而被排除本研究,而另2名牙齿种植患者接受了更深入的主动治疗(非手术刮治+系统性抗生素)。因此, 3年随访种植体的留存率为94%。
5年再评估
5年时,又有两名牙齿种植患者失访。在3年和5年随访间,2名牙齿种植患者各有一颗种植体因复发性种植体周围炎和进展性骨吸收而拔除(图.1c)。 5年随访时,多数剩余接受治疗的种植体PD<5 mm,并且没有探诊出血,或者仅有1或2个位点探诊出血。然而, 2名牙齿种植患者各有一颗种植体存在1个PD为6 mm的位点并出现探诊溢脓,另有1名牙齿种植患者有一颗种植体存在1个PD为7 mm的位点并出现探诊出血。
因此, 5年时大多数牙齿种植患者(63%, 24名中的15名 ;图.1c)和种植体(53%, 36颗中的19颗 ;图.2c)治疗成功,除了后续种植体周围支持治疗外并不需要额外的介入。
表1a和b显示了种植体周围炎手术治疗术前,手术并接受维持治疗的12个月, 3年和5年的临床探诊深度测量。 12个月结果显示接受治疗的植体在探诊深度上出现明显的降低,同时在常规支持性治疗下于3年和5 年均保持稳定。同样,表2a和b分别显示了在5年的支持性治疗中,出现探诊溢脓的种植体和患牙齿种植者数目。 5年随访的结果与术后12个月相比,在平均PD,颊侧牙龈退缩,探诊出血或溢脓的位点%上并没有出现统计学差异。
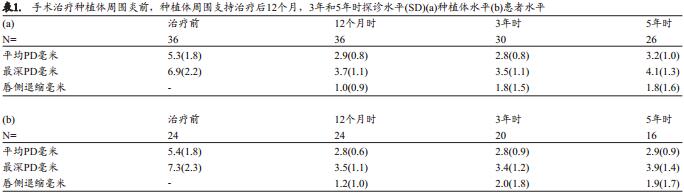
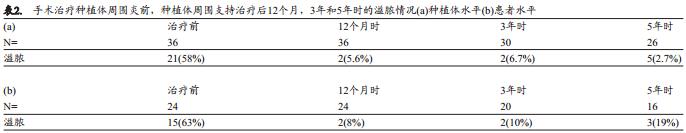
图3显示了不同时间点种植体周围探诊出血位点的百分数。种植体周围炎手术治疗后,探诊出血的位点出现了明显的减少,并且在5年SPIT中维持稳定。 5年, 42%的种植体(N=15)没有出现探诊出血,显示了种植体周围炎的完全愈合。另有42%(N=15)的种植体在5年随访仅出现1或2个位点出现探诊出血。
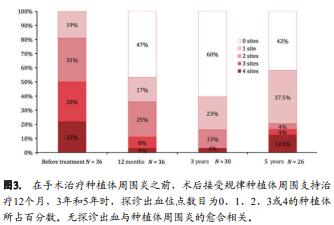
5年期间的全口和局部菌斑指数均较低(<20%)(表3)。研究期的5年内,未出现天然牙和未接受治疗种植体的进一步失败。一名牙齿种植患者拔除种植体后,其义齿经调改仍能够继续行使功能。另一名拔除种植体的牙齿种植患者在愈合后接受了种植体的再一次植入。

5年平均颊侧粘膜退缩为1.8 mm(SD 1.6 mm)(表1a)。没有患者对种植体周围粘膜退缩的治疗提出要求。
Logistic回归分析
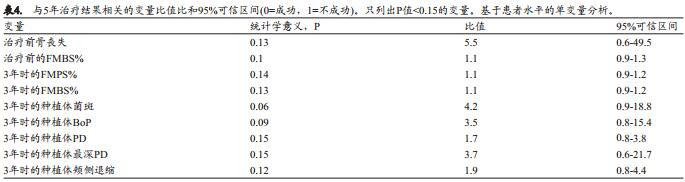
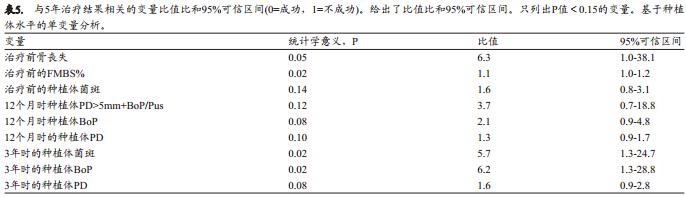
5年成功率和显示P值相关性(P<0.15)所得变量之间的关系由表4(牙齿种植患者水平分析)和表5(种植体水平分析)列出。对表4和表5内的自变量进行多元logistic回归分析,发现其并不具有统计学意义。
总结而言, 24名患有种植体周围炎而接受抗感染手术治疗和常规支持治疗的患者中,三分之二牙齿种植患者在5年随访获得了成功的治疗效果。
12月时,种植体留存率达到100%。 5年间失访人数为4名患者(8颗种植体)。同时, 5年内, 4名牙齿种植患者的4颗种植体由于复发性种植体周围炎和进展性骨吸收而拔除。这四颗拔除的种植体在手术之前就表现出较为严重的骨吸收(>5 mm)。
讨论
牙周/种植体周围支持治疗包括采用牙周探针规律监测,去除龈/粘膜上和龈/粘膜下的菌斑和结石,并提供个性化的口腔健康指导(Salvi & Zitzmann 2014)。
少有文献报道种植体周围炎治疗后支持治疗的有效性。这与牙周积极治疗后牙周支持治疗的情况相反,因为长期的研究已经表明牙周支持治疗能够有效维持临床附着水平(Axelsson & Lindhe 1981 ; Lindhe &Nyman 1984 ; Lindhe et al. 1984 ; Axelsson et al. 2004)。
文献记载了无数种种植体周围和牙周非手术清创的方法,包括使用刮治器(Renvert et al. 2009),超声波设备(Karring et al. 2005),激光(Nd : YAG, Er : YAG ;Schwarz et al. 2006 ; Renvert et al. 2011),二极管激光(Roncati et al. 2013 ; Mettraux et al. 2015),光动力治疗(Bassetti et al. 2014)和采用甘氨酸粉末或赤藻糖醇粉末的气动喷砂设备(Heitz-Mayfeld & Mombelli 2014 ;John et al. 2015)。种植体表面结构和形貌与天然牙根显著不同,这使得菌斑生物膜的去除和种植周组织健康的维持成为挑战。天然牙根的牙周袋>5 mm或许可以进行牙根表面清创,而同样的种植体周围袋就难以进行清创。此外,近期的研究显示一旦种植体的钛金属表面暴露到口腔环境中,就容易遭到腐蚀,导致较多的细菌定植(Gil et al. 2012 ; Yu et al. 2015)。
去除暴露种植体表面菌斑生物膜的理想方法仍然没有定论,并且可能因种植体表面差异而不同。粗糙的种植体表面一旦暴露在口腔环境中更容易形成菌斑生物膜(Teughels et al. 2006 ; Subramani et al. 2009)。这很可能是因为保护了菌斑生物膜免受剪切力作用(Quirynen & Bollen 1995)。在本研究中的大多数种植体(94%)有着粗糙或中等粗糙表面,使用钛或者碳纤维刮治器,采用带塑料尖或橡皮杯的超声设备和抛光膏去除菌斑生物膜。这些器械的使用可减少种植体或修复体表面的损坏。
一项近期的长期研究评价了27名接受手术治疗种植体周围炎的牙齿种植患者6个月支持维护治疗的结果(Serino etal. 2015)。在这项研究中,手术治疗后6个月, 71颗种植体的28颗(39%)有着余留袋(4 ~ 5 mm或≥6 mm),并且并发探诊出血/溢脓。 Serino et al.(2015)在他们的研究中报道了种植体余留3或4个位点的余留袋容易发生进一步的附着丧失。他们认为仅有1或者2个位点余留袋的种植体不会有这样的情况(Serino et al.2015)。
本研究中,认为探诊深度<5 mm是可以进行非手术清创和去除菌斑生物膜,因而成功结果被定义为没有PD≥5 mm且并发探诊出血/溢脓,没有进行性骨丧失。在本研究中,仅有19%(N=7)的种植体在12个月治疗后有着余留袋(PD≥5 mm)并探诊出血,证实使用抗感染手术治疗方案的有效性。
尽管本研究在多元logistic回归中没有发现不同变量和5年成功率之间的关联,单变量分析提示基线期骨吸收, 3年时种植体探诊深度, 3年种植体出血和菌斑位点, 3年时全口菌斑和出血指数,与成功率之间呈负相关。
在5年期间,已预期到一些牙齿种植患者可能会失访。在本研究中17%的患者在5年时失访,这与近期的一项长期研究中手术治疗种植体周围炎随访5年失访率为36%相比较低(Roos-Jansaker et al. 2014)。本研究中失访的原因包括患者搬迁或无法联系。如果我们假设失访的牙齿种植患者5年治疗后为成功,那么整体成功率达80%。然而,当我们假设失访的牙齿种植患者5年治疗为失败,那么总成功率为63%。因此,考虑5年的成功率为63% ~ 80%。
本研究是要确定一个标准的种植体周围炎患者治疗方案。 Sanz & Chapple(2012)已经强调需要标准化方案确实有效的保持种植体周围健康。尽管本研究为案例系列报告,治疗方法的5年随访证实这个方案可能作为进一步的随机对照试验中的对照组,评价种植体周围炎的预防措施。本研究有三个不同的地点,不同中心之间的结果没有显著统计学差异,可以推断出这个方案能应用在牙周专科执业和大学环境中。
由于研究设计的限制,提供治疗的检查者没有设置盲法。另一个限制可能是缺少检查者组间差异的判断,同时没有使用标准化压力进行探诊测量。尽管如此,值得一提的是检查均由有着超过15年临床研究经验的检查者完成。
治疗后12个月, 36颗种植体中有7颗(19%)出现余留袋(PD≥5 mm并发探诊出血/溢脓)。然而,尽管出现了这些余留袋, 5年周期中,种植体周围状况在三分之二患者的大多数种植体中是稳定的。仅有4名患者(17%)中的4颗(11%)种植体脱落。
最新发表的一个类似的研究报道了,对种植体周围炎患者进行翻瓣清创并系统使用或不用抗生素的效果(Carcuac et al. 2016)。其中手术清创并使用抗生素的患者所获得结果与本研究12个月后的结果极其相似。Carcuac et al(2016)的研究中观察周期为1年,而本研究中结果提示治疗成功的结果在大多数案例中能维持到5年。
结论
可以推断出当按照抗感染手术治疗种植体周围炎的原则(配合辅助抗微生物治疗),并辅以规律种植体周围支持治疗(SPIT),维持较低的全口菌斑指数和出血指数, 5年后大多数患者和种植体能获得成功治疗。完全治愈种植体周围炎的定义为所有位点均没有出血,这样的标准很难达到,本研究5年时只有42%的种植体显示这样的治疗结果。



